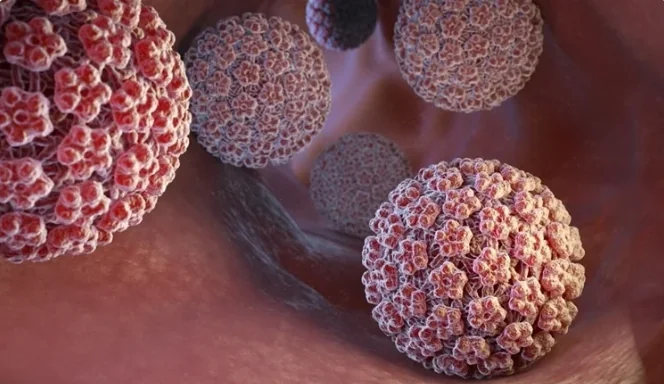
Маленькі шкірні нарости, схожі на ниточки чи цвітну капусту, раптом виростають на шиї, повіках чи в інтимних зонах, змушуючи ховати оголені плечі чи соромитися на пляжі. Папіломи – це не просто косметична дрібниця, а сигнал організму про прихованого “гостя”: вірус папіломи людини (ВПЛ). Він проникає непомітно через крихітні подряпини на шкірі чи слизових, ховається роками в клітинах, а потім, скориставшись моментом ослаблення імунітету, дає про себе знати буйним ростом. За даними Центрів з контролю та профілактики захворювань США (CDC), понад 80% сексуально активних людей стикаються з ВПЛ колись у житті, але в більшості випадків імунітет перемагає вірус самостійно.
Чому саме зараз, у 2026 році, папіломи стали настільки поширеними? Сучасний ритм життя – хронічний стрес, неякісне харчування, часті ГРВІ – ідеально грає на руку вірусу. Уявіть: мікротравма від бритви чи тертя одягу стає воротами для інфекції, а стрес від дедлайнів пригнічує імунні клітини. Результат – папілома, яка не болить, але дратує, росте і іноді загрожує переродженням. Розберемося глибоко, крок за кроком, що провокує ці утворення.
Що таке папіломи та роль вірусу папіломи людини
Папілома – це доброякісне новоутворення шкіри чи слизових, викликане ДНК-вірусом з родини Papillomaviridae. Цей мікроскопічний “саботажник” розміром усього 50-60 нанометрів вміє маскуватися в базальному шарі епітелію, де клітини активно діляться. Вірус не вбиває клітини одразу, а змушує їх розмножуватися хаотично, формуючи характерні “сосочки” чи нитки. За класифікацією Всесвітньої організації охорони здоров’я (ВООЗ), ВПЛ налічує понад 200 типів, розділених на низько- та високоризикові за онкогенністю.
Низькоризикові штами, як 6 чи 11, дають безневинні нарости – актинічні кератози чи генітальні кондиломи, що нагадують м’які “квіточки”. Високоризикові, зокрема 16 і 18, ховають бомбу уповільненої дії: вони інтегруються в ДНК клітин, блокуючи ген p53 – “охоронця генома”. Без нього мутації накопичуються, і з доброякісної папіломи може розвинутися плоскоклітинний рак. Уявіть клітину як фабрику: вірус перепрограмує конвеєр, змушуючи виробляти копії себе замість нормальних білків.
Цікаво, що ВПЛ існує в людстві тисячоліттями – його ДНК знайшли в муміях Стародавнього Єгипту. Сьогодні, станом на 2026 рік, ВПЛ лишається найпоширенішою вірусною інфекцією: за оцінками CDC, щороку в США HPV провокує 39 300 випадків раку, а глобально – 620 000 онкозахворювань.
Шляхи передачі ВПЛ: як вірус знаходить шлях у тіло
ВПЛ – майстер маскування, бо не завжди дає симптоми одразу. Основний шлях – прямий контакт шкіра-до-шкіри чи слизові-до-слизових. Під час статевого акту, навіть без проникнення, вірус легко переходить з геніталій на геніталії. Анальний чи оральний секс підвищує ризик: штами 16/18 часто оселяються в ротоглотці, провокуючи рак мигдаликів.
Побутовий шлях не менш підступний. Спільний рушник, бритва чи манікюрні ножиці – і вірус проникає через мікротріщини. У саунах, басейнах чи спортзалах, де шкіра розм’якшує, ризик зростає: вологе середовище полегшує передачу. Автоінокуляція – коли ви самі “розносите” вірус: чухаєте папілому на шиї і переносите на повіку. Вертикальна передача вражає новонароджених: під час пологів дитина може заразитися кондиломами від матері, що призводить до респіраторних папіломатозів.
- Статевий контакт: 70-80% заражень генітальними типами, інкубація 2-3 місяці.
- Контактно-побутовий: через ранки, тертя; поширеніший для шкірних штамів 1-4.
- Вертикальний: від матері до дитини, ризик 30-50% при активних кондиломах.
- Медичний: рідко, через нестерильні інструменти.
Після списку: Важливо розуміти, що носійство безсимптомне в 90% випадків – ви можете бути “ходячим резервуаром” вірусу роками. Передача відбувається навіть без видимих папілом, бо вірус ховається в латентній формі.
Фактори ризику: чому вірус “прокидається” саме зараз
Зараження – лише початок. Вірус дрімає, поки імунітет сильний, але будь-який “шторм” активує його. Знижений імунітет – король факторів: ВІЛ, хіміотерапія, трансплантація чи просто ГРВІ пригнічують Т-лімфоцити, дозволяючи вірусу реплікуватися. Стрес вивільняє кортизол, який блокує інтерферони – природні антивіруси.
Гормональний хаос грає ключову роль, особливо у жінок: вагітність, менопауза чи контрацептиви змінюють pH слизових, роблячи їх вразливими. Куріння подвоює ризик: нікотин умучаються клітини, накопичуючи мутації. Надмірна вага, діабет чи гіпотрофія – все це порушує бар’єрну функцію шкіри. Генетика додає перцю: мутації в генах BRCA чи TP53 підвищують чутливість.
- Імуносупресія: ВІЛ – ризик у 100 разів вищий.
- Шкідливі звички: курці мають на 2-4 рази більше генітальних кондилом.
- Гормональні збої: під час вагітності папіломи ростуть у 50% жінок.
- Хронічні хвороби: гастрит, ендокринні патології.
Ці фактори не просто провокують – вони створюють ідеальний шторм для вірусної навали.
Типи ВПЛ та онкогенний потенціал: від безневинних до небезпечних
ВПЛ класифікують за тропізмом: альфа-типи вражають слизові (геніталії, рот), бетта – шкіру (руки, стопи), гамма – плоский епітелій. Низькоризикові (6,11,42,43,44) дають 90% кондилом, але рідко онкогенезують. Високоризикові (16,18,31,33,35,39,45,51,52,56,58,59,66,68) – винуватці 99% раку шийки матки, 90% анального раку, 70% раку ротоглотки.
| Тип ВПЛ | Ризик онкогенності | Типові ураження | Поширеність |
|---|---|---|---|
| 6, 11 | Низький | Генітальні кондиломи | 20-30% інфекцій |
| 16, 18 | Високий | Рак шийки матки | 70% раків |
| 31, 33, 45 | Високий | Анал/оральний рак | 15-20% |
Джерела даних: CDC та ВООЗ (станом на 2025-2026 роки). Ключовий факт: штам 16 – найагресивніший, викликає 50% раків шийки матки.
Симптоми, локалізації та коли б’є тривога
Папіломи не сверблять і не болять, але ростуть повільно, зливаючись у “букети”. На шиї – ниткоподібні, на стопах – мозолисті з чорними точками (судини), у геніталіях – м’які, вологі. Рідко кровоточать при травмі, інфікуються. Тривожні сигнали: швидкий ріст, біль, асиметрія – натяк на дисплазію.
У жінок папіломи шийки матки безсимптомні, виявляються на ПАП-тесті. У чоловіків – на пенісі чи уретрі. Діти: плоскі папіломи на обличчі від побутового контакту.
Типові помилки при боротьбі з папіломами
1. Самовидалення ножицями чи ниткою: Травма розносить вірус, провокуючи нові нарости та інфекцію. Ви не повірите, скільки ускладнень від “бабусиних методів”!
2. Ігнор генітальних форм: Думаєте, “само мине”? Але високоризиковий ВПЛ може стати раком через 10-20 років.
3. Народні мазі без діагностики: Часник чи оцет подразнюють, але не вбивають вірус у корені.
4. Відмова від ПЛР-тесту: Без типування ВПЛ ви не знаєте ризику.
5. Партнер без перевірки: Реінфекція гарантована без паралельного лікування.
Діагностика: від огляду до генотипування
Дерматолог оглядає, робить дерматоскопію. Для геніталій – кольпоскопія з оцтом (папіломи біліють). Золотий стандарт – ПЛР для ДНК ВПЛ з типуванням. Біопсія при підозрі на злоякісність. У 2026 в Україні доступні тести Digene чи Cobas – точність 98%.
Лікування: видалення плюс імунотерапія
Вірус не виліковний повністю, але папіломи видаляють лазером (без рубців, 1 сеанс), радіохвилями (Сургітрон), кріотерапією чи електрокоагуляцією. Противірусні: іміквімод стимулює інтерферон локально. Імуномодулятори (Інтерферон альфа), вітаміни. Комплекс для рецидивів: 70% успіх.
Не рубайте корінь без коренепоглиначів – інакше нові виростуть.
Профілактика: вакцинація та щоденні звички
Вакцини Gardasil 9 чи Cervarix захищають від 9 типів (90% раків). В Україні з березня 2026 – у національному календарі: 47 500 дівчаток вакциновано за 2 місяці (МОЗ). Три дози у 9-14 років – ідеал. Презервативи зменшують ризик на 70%, гігієна – ключ. Здоровий спосіб життя: спорт, сон, антиоксиданти – імунітет у строю.
Регулярні скринінги: ПАП-тест щороку після 21. Партнерство: тестування обох. У 2026 вакцинація – ваш щит від 90% бід.
Папіломи нагадують: тіло – замок, імунітет – охорона. Слухайте сигнали, дійте вчасно – і непрохані гості відступлять.